Le Saker
Comment les foyers d’infection
propagent-ils
la pandémie de Covid 19 ?
Moon of Alabama

Samedi 30 mai 2020
Par Moon of Alabama − Le 28 mai 2020 L’un des
nombreux mystères de la pandémie de
Covid-19 est de savoir comment la
maladie se propage. On nous a dit de
nous laver les mains, et nous sommes
informés du danger des gouttelettes lors
de contacts individuels. Mais de
nouvelles preuves continuent de pointer
dans une autre direction.
Il y a de plus en
plus de rapports sur des cas où les
infections semblent se propager par
aérosol, des gouttelettes de moins de 5
μm de diamètre, plutôt que par des
gouttelettes plus grosses ou des
surfaces et des objets contaminés.
Lambert Strether a
recueilli des rapports sur des cas
de foyers dans des restaurants, des bus,
des navires et un centre d’appels où la
transmission par aérosol était la cause
la plus probable :
Il y a de plus en
plus de preuves que la transmission
aéroportée à l'intérieur des locaux est
la voie privilégiée- peut-être la
principale - pour la transmission du
SRAS-COV-2. Dans cet article, je veux
voir pourquoi il en est ainsi, donner
des exemples et suggérer une heuristique
simple pour rester en sécurité.
Mais un récent
rapport sur une étude sud-africaine
d’un groupe d’hôpitaux où 119 patients
et le personnel ont attrapé la maladie
affirme que la plupart des infections
doivent avoir été transmises par des
objets contaminés :
Dans l'ensemble,
les patients ont été peu infectés
directement. Au lieu de cela, les
membres du personnel transmettent la
maladie d'un patient à l'autre et d'un
département à l'autre - peut-être
parfois sans être eux-mêmes infectés.
«Nous pensons que, dans l'ensemble, il
s'agit probablement de mains
[d'employés] et de matériels de soins
partagés par les patients tels que des
thermomètres, des brassards de
tensiomètre et des stéthoscopes»,
explique Richard Lessells, spécialiste
des maladies infectieuses à la
plate-forme d'innovation et de
séquençage de la recherche du
KwaZulu-Natal, et l'un des responsables
de l'étude. Lui et les autres auteurs
n'ont trouvé aucune preuve que la
transmission par aérosol ait contribué à
l'épidémie.
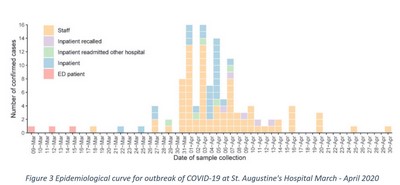
Un examen de
l’étude originale, très détaillée,
et par ailleurs excellente montre
pourquoi les chercheurs n’ont trouvé
aucune preuve de transmission
d’aérosols. Ils n’en ont jamais cherché.
Les mots «climatisation», ou
apparentés n’apparaissent pas dans les
37 pages. En effet, dès le début de
l’étude, les chercheurs ont exclu la
possibilité que les aérosols puissent
jouer un rôle :
Le SARS‐CoV‐2
serait, sur la base des preuves
actuelles, transmis entre les personnes
par le biais de gouttelettes
respiratoires et par contact. ...Alors que la
transmission par aérosol est possible
dans des circonstances spécifiques, en
particulier dans le cadre des soins de
santé avec des procédures générant des
aérosols (c'est-à-dire l'intubation
endotrachéale, l'aspiration ouverte et
la ventilation manuelle avant
l'intubation), il n'y a actuellement
aucune preuve que la transmission par
aérosol soit un mode de transmission
important.
Ce paragraphe est
renvoyé en bas de page avec un lien vers
une
recommandation de l’OMS de mars.
Depuis lors, on a beaucoup appris sur
les cas de foyers dans lesquels les
aérosols étaient le transmetteur le plus
probable de la maladie.
Les aérosols sont
des gouttelettes inférieures à 5
micromètres. Avec cette petite taille,
ils ne tombent pas au sol mais flottent
dans l’air. Contrairement aux
gouttelettes, elles ne sont pas un
problème en dehors des pièces fermées,
car le mouvement normal de l’air
commencera à les disperser
immédiatement.
Une étude au Hubei
a identifié 318 foyers d’infection dans
lesquels au moins 3 personnes étaient
impliquées. Elle a constaté qu’un seul
s’est produit en plein air. Une étude
japonaise indique que les risques
d’infection à l’intérieur sont 19 fois
plus élevés qu’à l’extérieur.
Une étude
précédente avait révélé que le taux
d’attaque secondaire dans les ménages,
taux défini comme «la probabilité
qu’une infection se produise chez les
personnes sensibles au sein d’un groupe
spécifique (c’est-à-dire les ménages ou
les contacts étroits)» est assez
faible, à environ 35%. D’autres études
sont parvenues à des valeurs encore plus
faibles d’environ 25%. Il y a eu un
certain nombre de constats dans des
familles où seulement une ou deux
personnes ont été infectées alors que
d’autres membres du ménage n’ont pas
attrapé la maladie.
Mais le taux de
reproduction global Ro de la Covid-19
est estimé entre 2 et 3. Cela signifie
que sans mesures d’isolement, chaque
personne nouvellement infectée infectera
en moyenne 2 à 3 autres personnes.
Comment cela cadre-t-il avec les
infections secondaires relativement
faibles dans les ménages ?
La revue Science
a publié un article incontournable qui
explique cette énigme :
D'autres maladies
infectieuses se propagent également par
foyers. Mais le Covid-19, comme deux de
ses cousins, le syndrome respiratoire
aigu sévère (SRAS) et le syndrome
respiratoire du Moyen-Orient (MERS),
semble particulièrement enclin à
attaquer des groupes de personnes
étroitement liées tout en épargnant les
autres. C'est une découverte
encourageante, disent les scientifiques,
car elle suggère que restreindre les
rassemblements, où la sur-diffusion est
susceptible d'avoir lieu, aura un impact
majeur sur la transmission et que
d'autres restrictions - sur les
activités de plein air, par exemple -
pourraient être assouplies. ...La plupart des
discussions sur la propagation du SRAS-CoV-2
se sont concentrées sur le nombre moyen
de nouvelles infections causées par
chaque patient. Sans distanciation
sociale, ce nombre de reproduction (R)
est d'environ trois. Mais dans la vraie
vie, certaines personnes en infectent
beaucoup d'autres et d'autres ne
propagent pas du tout la maladie. En
fait, ce dernier est la norme, dit
Lloyd-Smith : «Le schéma cohérent est
que le nombre le plus commun est zéro.
La plupart des gens ne transmettent pas
le virus.»
C'est pourquoi, en
plus de R, les scientifiques utilisent
une valeur appelée facteur de dispersion
(k), qui décrit la quantité de foyers
d'une maladie. Plus k est faible, plus
la transmission provient d'un petit
nombre de personnes. Dans un article
fondamental de 2005 du magazine The
Nature, Lloyd-Smith et ses
co-auteurs ont estimé que le SRAS - dans
lequel la sur-propagation jouait un rôle
majeur - avait un k de 0,16. Le k estimé
pour le MERS, apparu en 2012, est
d'environ 0,25. Dans la pandémie de
grippe de 1918, en revanche, la valeur
était d'environ un, indiquant que les
foyers jouaient un rôle moindre.
Les estimations
actuelles du facteur de dispersion k
pour le SRAS-CoV-2 varient entre 0,1 et
0,5. Cela signifie que les infections en
foyers, dues à un nombre relativement
faible d’événements de sur-propagation,
participent plus à la diffusion que des
transmissions uniques de personne à
personne.
Cela explique le
succès de la stratégie japonaise qui a
mis fin à l’épidémie dans ce pays sans
ordonner de strictes mesures de
confinement :
Jeudi, le Japon
avait, au total, confirmé plus de 16 000
infections et environ 900 décès dus au
virus, de loin les chiffres les plus bas
parmi les principales économies du
Groupe des Sept.Le Japon a exhorté
les gens à éviter les environnements
avec ce qu'il appelle les «trois C», ce
qui signifie un contact étroit dans des
espaces fermés et surpeuplés [Close
contact in Closed-off Crowded spaces],
où les experts disent que la plupart des
infections se sont produites.
Sans savoir si les
mesures fonctionneraient, le Japon a
choisi la bonne stratégie. Seuls les
événements et les endroits où la
sur-propagation est le plus susceptible
de se produire sont évités. De plus, au
Japon, les gens portent leur masque et
sont généralement soucieux de leur santé
et disciplinés.
Malheureusement, il
est peu probable que les nations
«occidentales» endossent une telle
discipline.
Yves Smith a écrit
au sujet de sa récente expérience
personnelle dans un hôpital en Alabama
où même le personnel
ne portait pas de masques et était
par ailleurs assez insouciant. Ceci à un
moment où les chiffres de l’Alabama
explosaient.
Un certain nombre
de publications «occidentales»
ont affirmé que les démocraties sont
plus efficaces dans la lutte contre une
épidémie.
- Pourquoi
les démocraties sont meilleures pour
lutter contre les épidémies –
Atlantico, 24 février 2020
- Seule la
démocratie peut lutter contre les
épidémies –
EU Observer, 25 mars 2020
- La pandémie
défie les démocraties – mais nuit
vraiment aux dictateurs –
Washington Post, 30 avril 2020
Les États-Unis ont
maintenant
plus de 100 000 décès dus à
Covid-19 et la Grande-Bretagne a le taux
de mortalité
le plus élevé au monde :
Le Royaume-Uni a
enregistré 59 537 décès de plus que
d'habitude depuis la semaine se
terminant le 20 mars, ce qui indique que
le virus a tué directement ou
indirectement 891 personnes par million
d'habitants.À ce stade de la
pandémie, il s'agit du taux de mortalité
le plus élevé de tous les pays pour
lesquels des données de haute qualité
existent. Le nombre absolu de décès
excédentaires au Royaume-Uni est
également le plus élevé d'Europe, et
juste derrière les États-Unis en termes
mondiaux, selon les données recueillies
par le Financial Times.
La Chine, le
Vietnam et d’autres pays que les
États-Unis aiment appeler des dictatures
ont mieux géré la crise que les
soi-disant démocraties dirigeantes
auto-satisfaites. Au total, tous les
pays d’Asie semblent avoir mieux
maîtrisé l’épidémie qu’ailleurs. La
raison la plus probable est que ces
cultures se soucient beaucoup plus du
bien commun que du bénéfice individuel.
Les cultures
« occidentales » encouragent
l’égoïsme de l’individu. Mais à plus
long terme, les cultures qui mettent
l’accent sur la liberté personnelle et
ignorent le bien commun risquent de voir
leur société
échouer.
La plus grande
leçon que nous tirerons de cette
pandémie est probablement que nous
devons travailler pour changer cette
mentalité égoïste.
Moon of Alabama
Traduit par jj,
relu par Wayan pour le Saker Francophone
 Le sommaire Le Saker
Le sommaire Le Saker
 Le dossier
Covid-1
Le dossier
Covid-1
 Les dernières mises à jour
Les dernières mises à jour

|

